Рак толстой кишки
.jpg)
Что такое рак толстой кишки?
Рак толстой кишки – это злокачественная, или угрожающая жизни опухоль нижнего отдела кишечника, где из твердых отходов всасываются вода и соли.
Как возникает рак толстой кишки
Толстая кишка – это протяженный участок пищеварительной системы длиной примерно 1,5 метра, состоящий из нескольких важных отделов:
- Первый: восходящая ободочная, расположенная в правой верхней части живота. Она начинается со слепой кишки, куда переваренная пища поступает из тонкого кишечника.
- Второй: поперечная ободочная, проходящая справа налево.
- Третий: нисходящая ободочная, спускающаяся сверху вниз слева.
- Четвертый: сигмовидная, названная так из-за ее S-образной формы. Она соединяется с прямой кишкой, которая заканчивается анусом.
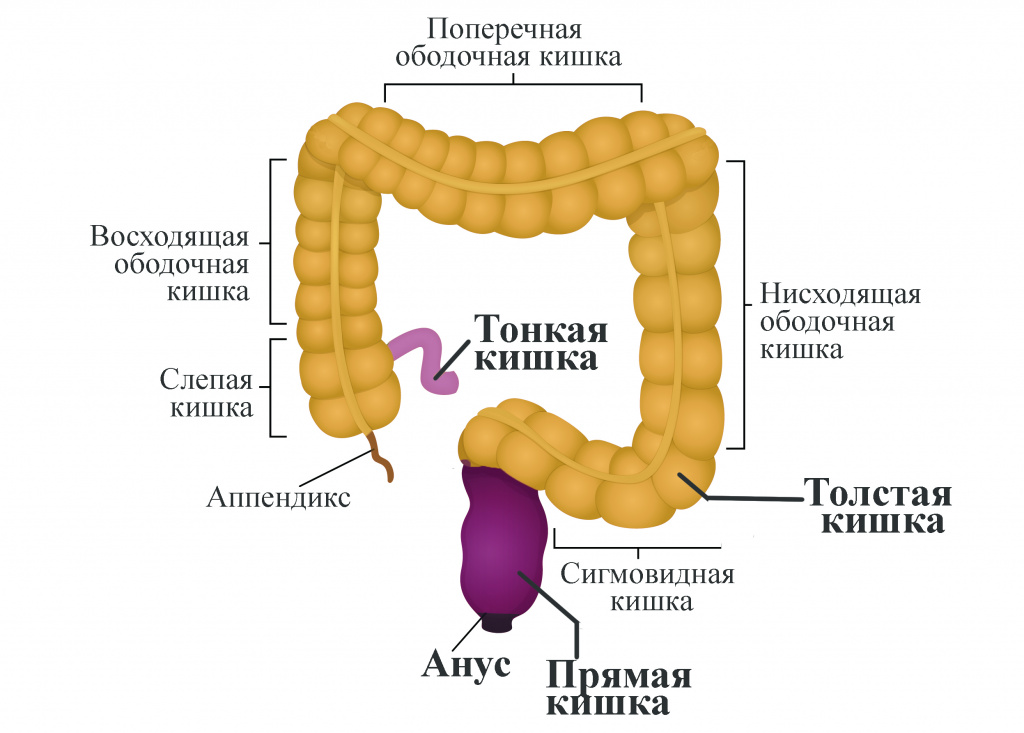
Происходящие в них процессы довольно сложны: после прохождения через тонкую кишку пища попадает в толстую, которая поглощает из нее лишнюю воду и соль. Затем продукты жизнедеятельности переходят в прямую кишку – последние 15 сантиметров пищеварительной системы. Там они скапливаются, хранятся и выводятся через задний проход – анус, мышцы которого не позволяют стулу выходить наружу до того момента, пока не получат от мозга сигнал на расслабление.
Большинство случаев онкологии данного отдела пищеварительной системы связано с полипами – разрастаниями внутренней оболочки кишки. Некоторые из них со временем – как правило, через много лет, – могут перерасти в рак.
Все начинается с появления одной измененной клетки, отличающейся от обычных, здоровых. Она возникает из-за воздействия радиации, генетических нарушений, различных заболеваний или случайных сбоев, растет, размножается и формирует опухоль. Образование начинает развиваться во внутреннем слое кишечника, где выделяется защищающая орган слизь, прорастает во второй – подслизистый, и в третий – мышечную оболочку. Затем оно распространяется на окружающую кишку жировую клетчатку, и повреждает не только расположенные рядом ткани, но и сосуды кровеносной или лимфатической систем Лимфатическая система дополняет сердечно-сосудистую. Циркулирующая в ней лимфа – межклеточная жидкость – омывает все клетки организма и доставляет в них необходимые вещества, забирая из них отходы. В лимфатических узлах, выполняющих роль «фильтров», опасные вещества обезвреживаются и выводятся из организма. . Его клетки распространяются по телу с кровью или лимфой, закрепляются в других органах и создают в них новые очаги болезни – метастазы.
"Онкологический госпиталь Лапино-2."Типы рака толстой кишки
Большая часть подобных образований – так называемые аденокарциномы. Они возникают в клетках, которые вырабатывают слизь, смазывающую внутреннюю поверхность кишечника.
Помимо них встречаются и менее распространенные типы опухолей:
- Нейроэндокринные образования: развиваются из клеток, вырабатывающих гормоны – вещества, сообщающие тканям как им действовать: работать или отдыхать, выделять что-то или поглощать.
- Лимфомы – рак клеток иммунной системы. В большинстве случаев он начинается в лимфатических узлах – крошечных органах лимфатической системы Лимфатическая система дополняет сердечно-сосудистую. Циркулирующая в ней лимфа – межклеточная жидкость – омывает все клетки организма и доставляет в них необходимые вещества, забирая из них отходы. В лимфатических узлах, выполняющих роль «фильтров», опасные вещества обезвреживаются и выводятся из организма. , работающих как фильтры, задерживающие и обезвреживающие вредные вещества.
- Стромальные опухоли: начинаются в интерстициальных клетках Кахаля. Они находятся в стенке толстой кишки и выполняют важную задачу – задают ритм сокращений кишечника.
- Саркомы – могут возникать в кровеносных сосудах, мышечных слоях или других соединительных тканях кишки.
Причины развития рака толстой кишки
Большинство случаев рака возникает из-за образующихся на внутренних стенках кишечника аденоматозных полипов. Врачам не известны точные причины, по которым обычные клетки превращаются в угрожающие жизни образования – на данный момент у медицинского сообщества есть только данные о так называемых факторах риска, увеличивающих вероятность этого события.
- Избыточный вес, приводящий к нарушению гормонального фона, повышает шансы человека на превращение в пациента онколога.
- Нехватка физической активности, необходимой для правильной работы организма, вызывает сбои в пищеварительной системе и может спровоцировать появление опасных опухолей.
- Неправильное питание: рацион с высоким содержанием красного мяса – говядины, свинины или баранины, приготовление его при высоких температурах,
- Курение, в том числе пассивное, считается значимым фактором риска для многих типов рака, поскольку в дыме сгорающих сигарет, сигар и табака содержатся канцерогены – вещества, увеличивающие вероятность появления раковых клеток.
- Употребление алкоголя, даже в умеренных количествах повышает шансы на возникновение онкологии, поскольку он повреждает защитную слизистую оболочку пищеварительного тракта.
- Состояния, вызывающие длительное воспаление кишечника, что приводит к развитию дисплазии – изменению клеток слизистой оболочки.
- Риски повышаются с возрастом – опасные образования появляются и у молодых людей, но гораздо чаще они встречаются у пациентов старше 50 лет.
- Наличие аденоматозных полипов и рака любого из отделов кишечника, в том числе полностью удаленных.
- Диабет 2 типа – неспособность организма передавать сахар из крови в клетки тканей для получения энергии: повышает риск развития рака и ухудшает прогнозы.
- Генетика. Большинство случаев заболевания возникает у тех, чьи кровные родственники ни разу не получали подобный диагноз и не лечились от аденоматозных полипов. Тем не менее, примерно у 1 из 3 пациентов подобные члены семьи есть.
Почти у 5% больных онкологией толстой кишки есть унаследованные мутации – изменения генов, вызывающие различные наследственные нарушения. Самые популярные из них – синдром Линча Синдром Линча – это наследственное заболевание, которое увеличивает риск развития рака кишечника и других органов в возрасте до 50 лет. и семейный аденоматозный полипозСемейный аденоматозный полипоз – наследственное заболевание, у обладателей которого на слизистой оболочке толстой кишки образуется множество полипов..
- Работа в ночную смену увеличивает вероятность возникновения опухолей толстой кишки. Это может быть связано с нарушением правильного уровня мелатонина – гормона, который реагирует на изменение освещенности, из-за чего возникают сбои во всем организме.
- Лечение: несколько научных исследований показали, что прошедшие лечение, в том числе лучевую терапию, рака яичек или предстательной железы мужчины чаще заболевают онкологией кишечника.
Симптомы и признаки рака толстой кишки
Признаки болезни обычно появляются не сразу – часто человек замечает их только после того, как опухоль разрастается до крупных размеров или повреждает другие органы. Когда симптомы все же возникают, они могут выглядеть следующим образом:
- Изменения в работе кишечника, которые длятся более нескольких дней. Запор, диарея, превращение привычного стула в узкие тонкие полоски или расстройство желудка часто не имеют никакого отношения к онкологии, но у здоровых людей они появляются не часто и проходят через неделю-две.
- Спазмы или вздутие живота – проблемы распространенные. Они возникают в том числе из-за банальных сбоев пищеварения после употребления некоторых продуктов или нарушения диеты.
- Кровь в стуле: бывает признаком как геморроя – увеличения сосудистых образований в области ануса, так и онкологии. Изменение цвета продуктов жизнедеятельности на очень темный или черный с похожей на деготь консистенцией говорит о внутреннем кровотечении.
- Усталость и слабость: возникают из-за расходования болезнью энергии и сбоев в пищеварении, ухудшающих усвоение питательных веществ.
- Если новообразование перекрывает проход в кишке, у человека появляется ощущение наполненности кишечника, даже после похода в туалет.
- Одышка: ощущение нехватки воздуха часто испытывают люди, чей организм истощен раком – нередко их дыхание сбивается даже от минимальной нагрузки.
- Необъяснимая потеря веса – симптом нескольких видов опасных опухолей и повод для обращения к доктору. Причин у такого похудения бывает несколько: рак потребляет большое количество энергии, иммунная система с ними усиленно борется, а при разрастании образования или закупорке кишечника его работа может нарушиться.
Когда измененные клетки распространяются в другие части тела и создают там дополнительные очаги болезни, список симптомов пополняется:
- при повреждении печени желтеют кожа и белки глаз;
- пострадавшая лимфатическая система неправильно распределяет жидкость по телу, что приводит к возникновению отеков рук или ног;
- очаги в легких вызывают проблемы с дыханием;
- из-за появления опухоли в мозге нарушается зрение и появляются головные боли;
- при развитии их в костях переломы образуются даже от минимальной нагрузки или совсем без нее.
- Статистика симптомов людей, которым ставят диагноз «рак толстой кишки» после их появления, выглядит следующим образом:
- у 37% обнаруживается кровь в кале или в прямой кишке;
- 34% жалуются на боли в животе;
- у 23% выявляется анемия – нехватка в крови переносящик к тканям кислород клеток эритроцитов или гемоглобина.
Среди тех, чье заболевание выявляется после обращения за неотложной медицинской помощью:
- 57% имеют непроходимость кишечника;
- у 25% развивается перитонит – воспаление брюшины, покрывающей некоторые органы брюшной полости и выстилающей ее стенки;
- у 18% обнаруживается перфорация кишки – прорыв стенки органа и выход ее содержимого в окружающие ткани.
Диагностика рака толстой кишки
Обследование – процесс очень важный, поскольку в его ходе можно обнаружить полипы еще до их превращения в опасные опухоли, или онкологию на самой ранней стадии, когда она хорошо поддается лечению.
В Онкоцентре «Лапино-2» вы можете пройти все необходимые диагностические процедуры на самом современном оборудовании, без очередей и задержек, всего за 3 дня.
Для выявления рака толстой кишки врачи применяют несколько методов:
- Колоноскопия – «золотой стандарт» диагностики, с высоким уровнем точности указывающий расположение опухоли. При ее проведении специалист вводит в анальное отверстие тонкий гибкий инструмент – колоноскоп, на конце которого есть осветительный прибор и камера, позволяющая осматривать стенки кишечника.
- Анализы крови : дают информацию о ее составе и количестве различных клеток, в том числе переносящих кислород эритроцитов, а также онкомаркеров СА 19,9 и раково-эмбрионального антигена – веществ, производимых онкологическим образованием. Данный метод не может использоваться как единственный способ выявления заболевания, поскольку повышение их уровня не всегда говорит о наличии в организме опухоли.
- Анализы кала : обнаруживают кровь в стуле.
- Ректороманоскопия : осмотр сигмовидной и прямой кишки с помощью гибкой тонкой трубки.
- Биопсия – забор небольшого количества тканей кишечника и передача их на исследование в лабораторию. Как правило, процедура проводится одновременно с колоноскопией или ректороманоскопией.
- Компьютерная томография, КТ – позволяет получить четкие изображения внутренних тканей с помощью серии рентгеновских снимков. Благодаря им врач может заметить распространение заболевания на ближайшие лимфатические узлы, легкие или печень.
- УЗИ – ультразвуковые волны и их эхо тоже создают «картинку» внутренних органов. УЗИ брюшной полости используется для поиска образований в печени, желчном пузыре или поджелудочной железе. При введении УЗ датчика в прямую кишку врач видит, насколько глубоко рак врос в ее стенку.
- Магнитно-резонансная томография, МРТ: создание подробного изображения мягких тканей с помощью радиоволн и сильных магнитов. Процедура часто проводится с использованием контраста – специального вещества, окрашивающего измененные ткани органов, таких как печень, головной или спинной мозг.
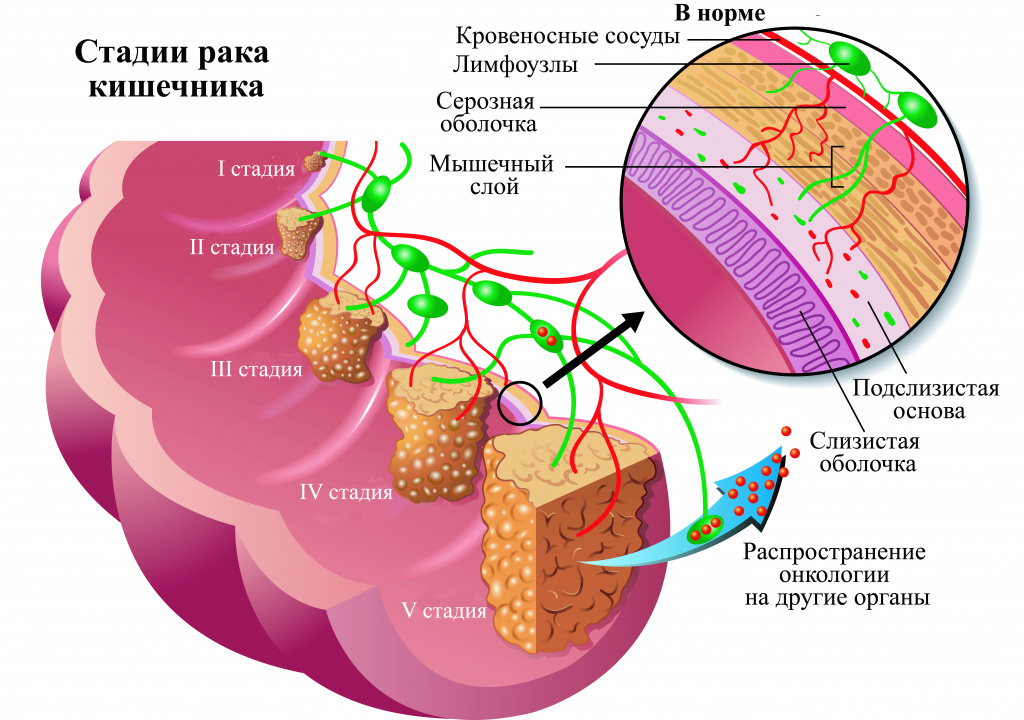
Стадии рака толстой кишки
После постановки диагноза доктора пытаются выяснить, насколько распространилась болезнь. Определение стадии помогает специалисту понять тяжесть ситуации, оценить прогнозы пациента и подобрать для него лучшее лечение.
Для данного типа рака их выделяют пять:
0 стадия, так называемая карцинома in situ: означает, что измененные клетки не вышли за пределы внутреннего слоя – слизистой оболочки толстой кишки.
1: опухоль повредила второй или третий слой органа.
2А стадия: образование достигло внешних слоев кишечника, но за их пределы не вышло.
2В: онкологией повреждена вся стенка кишки.
2С: рак распространился на ближайшие ткани.
3А стадия: опухолевые клетки есть:
- во втором или третьем слое, 1-3 ближайших лимфатических узлах либо в окружающей их жировой ткани, или
- во втором слое и 4-6 расположенных рядом лимфоузлах.
3В: образование проросло:
- во внешний слой кишки или висцеральную брюшину – тонкую пленку, покрывающую внутренние органы, его клетки обнаружены в 1-3 ближайших лимфоузлах или окружающей их жировой ткани, либо
- в 3 или внешний слой и распространилось а 4-6 лимфатических узлов, или
- во 2 либо 3 слой и 7 или больше лимфоузлов.
3С: рак повредил:
- все слои стенки и 4-6 лимфатических узлов, или
- внешний слой толстой кишки и 7 или больше лимфоузлов, либо
- всю стенку и ближайшие ткани, а также как минимум 1 лимфатический узел или окружающий его жир.
4А стадия: основная опухоль имеет любой размер, ближайшие лимфоузлы здоровы или содержат измененные клетки, а в одном отдаленном органе обнаружены метастазы – дополнительные онкологические очаги.
4В: новые образования есть более чем в 1 расположенном далеко от кишечника органе – печени, легком, лимфатических узлах или других.
4С стадия: рак распространился на отдаленные части брюшины – слизистую оболочку брюшной полости.
Лечение рака толстой кишки
Лечение рака – сложная задача, которая требует участия множества специалистов: онколога, хирурга, радиолога и других. Ее успех зависит от большого количества факторов – возраста пациента, его состояния здоровья, стадии заболевания и, конечно, усилий докторов.
Перед каждым человеком, получившим страшный диагноз, стоит важный выбор – подбор клиники и лечащего врача.
Лучше всего останавливаться на тех учреждениях, где есть все профильные специалисты – это позволит вам получать все процедуры в одном месте, и
В Онкоцентре «Лапино-2» лечение проводится командой профессионалов своего дела на самом современном оборудовании. У нас вам не придется стоять в очередях, получать сомнительные результаты исследований, переделывать их, возить с собой кипу медицинской документации, и каждый раз рассказывать о своей ситуации новому доктору.
Мы полностью ведем пациента – от обследования до проведения любой необходимой терапии, и даем ему четкий план действий, следуя которому он не теряет время и получает лучший результат из возможных.
Основной метод лечения рака толстой кишки – это хирургия.
Некоторые виды онкологии на 0 и 1 стадии, а также большинство полипов можно удалить во время колоноскопии. Обычно это делается с помощью электрического тока, пропускаемого через проходящую по колоноскопу петлю. Врач убирает не только опухолевые или поврежденные ткани, но и часть расположенных рядом с ними здоровых.
Если образование слишком крупное для подобного метода, доктор назначает колэктомию – удаление толстой кишки или ее части:
- при открытой колэктомии операция проводится через один длинный разрез на животе;
- при лапароскопической – через множество небольших, с применением специальных инструментов, включая лапароскоп – тонкую длинную трубку с источником света и камерой, что позволяет хирургу заглядывать внутрь брюшной полости. Восстановление после такого вмешательства обычно проходит быстрее, но выживаемость и вероятность повторного развития болезни примерно одинаковы для обоих способов.
При блокировке кишечника опухолью врач может установить в нее стент – полую расширяемую металлическую трубку, которая раскрывает кишку и не позволяет ее просвету закрыться.
Если такой возможности нет, орган сильно поврежден, а ситуация требует срочного вмешательства, доктора проводят колостомию – удаляют часть толстой кишки, или илеостомию – тонкой. Ее верхний конец выводят в стому – отверстие на животе, к коже которого приклеивается специальный мешок, собирающий стул.
Еще один метод лечения онкологии, позволяющий уничтожать измененные клетки с помощью специальных препаратов – это химиотерапия. Данные вещества вводятся неоадъювантно – до операции для уменьшения опухоли, или адъювантно – после ее проведения.
Таргетная терапия – прием лекарств, блокирующих определенные белки в раковых клетках, благодаря чему рост опасных образований замедляется или прекращается.
На запущенных стадиях заболевания применяют иммунотерапию – вещества, которые усиливают собственную иммунную систему человека и направляют ее на борьбу с онкологией.
Лучевая терапия – радиоактивное излучение уничтожает опасные клетки и предотвращает их размножение. Метод может применяться в том числе перед хирургическим вмешательством, и назначаться одновременно с химиотерапией.
Еще один способ разрушения образований без их удаления – это абляция. Под воздействием радио- или электромагнитных волн, холода, или этанола – спирта, опухоль распадается, а ее клетки погибают.
Паллиативное лечение
Если рак распространился за пределы толстой кишки и создал метастазы – дополнительные очаги в других жизненно важных органах, полностью вылечить его уже нельзя. В таком случае врачи предлагают паллиатив – вмешательства, которые помогают облегчить симптомы и улучшить качество жизни. Они могут включать в себя операции по удалению закупорки кишечника, лучевую или химиотерапию для сокращения размеров образований, облегчение болей или уменьшение побочных эффектов препаратов.
Прогнозы и выживаемость при раке толстой кишки
Прогнозы каждого конкретного человека индивидуальны и зависят от большого количества разных факторов – возраста, общего состояния здоровья, вида рака и его запущенности.
Для оценки перспектив пациента врачи используют термин «пятилетняя выживаемость». Он не говорит о том, сколько именно вы можете прожить – его цифра просто дает представление о том, какой процент людей с таким же типом и стадией заболевания остается в живых в течение 5 или более лет после постановки диагноза.
Статистика для онкологии толстой кишки выглядит следующим образом:
- На локализованных этапах, пока опухолевые клетки не успели распространиться за пределы органа, этот показатель составляет примерно 91%.
- На региональных, при повреждении ближайших тканей или лимфатических узлов – немногим более 70%.
- При распространенном раке, от которого пострадали расположенные далеко от кишечника органы, такие как печень, легкие или отдаленные лимфоузлы – около 14%. Даже на этом этапе пятилетняя выживаемость может достигать 40% – если отдаленное поражение единично, а врачам удается успешно сочетать различные методы лечения.








