Операции при раке печени
Рак печени – это опухоль, которая развивается в крупнейшем внутреннем органе человека, участвующем в обмене веществ, обезвреживающем опасные вещества и хранящем запасы энергии.
Такие новообразования относят к злокачественным, поскольку их клетки способны прорастать в окружающие ткани, разрушать их и создавать метастазы – новые очаги болезни в разных частях тела.
Кому назначается операция при раке печени?
Подобные вмешательства не всегда являются лучшим вариантом борьбы с данным типом рака. Врач оценивает возможность и целесообразность проведения такого лечения и относит каждый случай к одной из трех категорий:
- операбельные опухоли – те, которые возможно удалить в ходе операции;
- неоперабельные, которые нельзя изъять;
- распространенный, или метастатический рак, клетки которого успели проникнуть в различные области организма.
С помощью хирургии можно достичь ремиссии, или исчезновения любых признаков болезни, пациентов на ранней стадии, у которых:
- есть только 1 опухоль;
- она располагается в одной части органа;
- занимает не более 70% его объема, а после операции остается не менее 30% здоровых, нормально функционирующих тканей;
- новообразование не проросло в кровеносные сосуды;
- его клетки не успели распространиться по организму;
- печень работает нормально и справляется со своими задачами;
- хорошее общее состояние здоровья, человек способен перенести вмешательство.
После удаления части орган восстанавливается и нормально работает, если он здоров и не пострадал от других заболеваний, таких как цирроз – перерождение нормальных тканей в рубцовые.
К сожалению, иногда раковые клетки отделяются от опухоли до того, как врачи успевают приступить к ее изъятию, что повышает риск рецидива – повторного развития заболевания. Именно поэтому данный тип вмешательства используется только на начальных стадиях, пока новообразование еще маленькое, а вероятность его распространения не велика.
Частичная гепатэктомия, или операция по частичному удалению печени, обычно не назначается пациентам, у которых:
- есть множественные опухоли;
- их невозможно безопасно удалить из-за размера или расположения;
- измененные клетки распространились в окружающие кровеносные сосуды, лимфатические узлы или другие части тела;
- работа органа нарушена другими заболеваниями;
- есть повышенный риск развития тяжелых осложнений после хирургического вмешательства;
- либо состояние здоровья не позволяет человеку перенести операцию.
Если очаг заболевания крупный, а большое количество структур органа поражено циррозом, то есть превратилось в рубцовые ткани, сохранить жизнь пациента способна трансплантация – его изъятие и замена на здоровую печень от донора. Она может быть назначена, если:
- опухоль одна и ее размеры не превышают 5см в диаметре;
- 1 новообразование 5-7см, которое не увеличилось за как минимум 6 последних месяцев;
- не более 5 небольших очагов, каждый из которых не крупнее 3см.
Операция не проводится, если рак пророс в кровеносный сосуд или распространился за пределы органа. В таком случае подобное вмешательство не имеет смысла, так как даже после удаления печени измененные клетки остаются в организме и могут создать новую опухоль.
К сожалению, пересадка в России и других странах мира выполняется редко, так как количество донорских органов крайне ограничено.
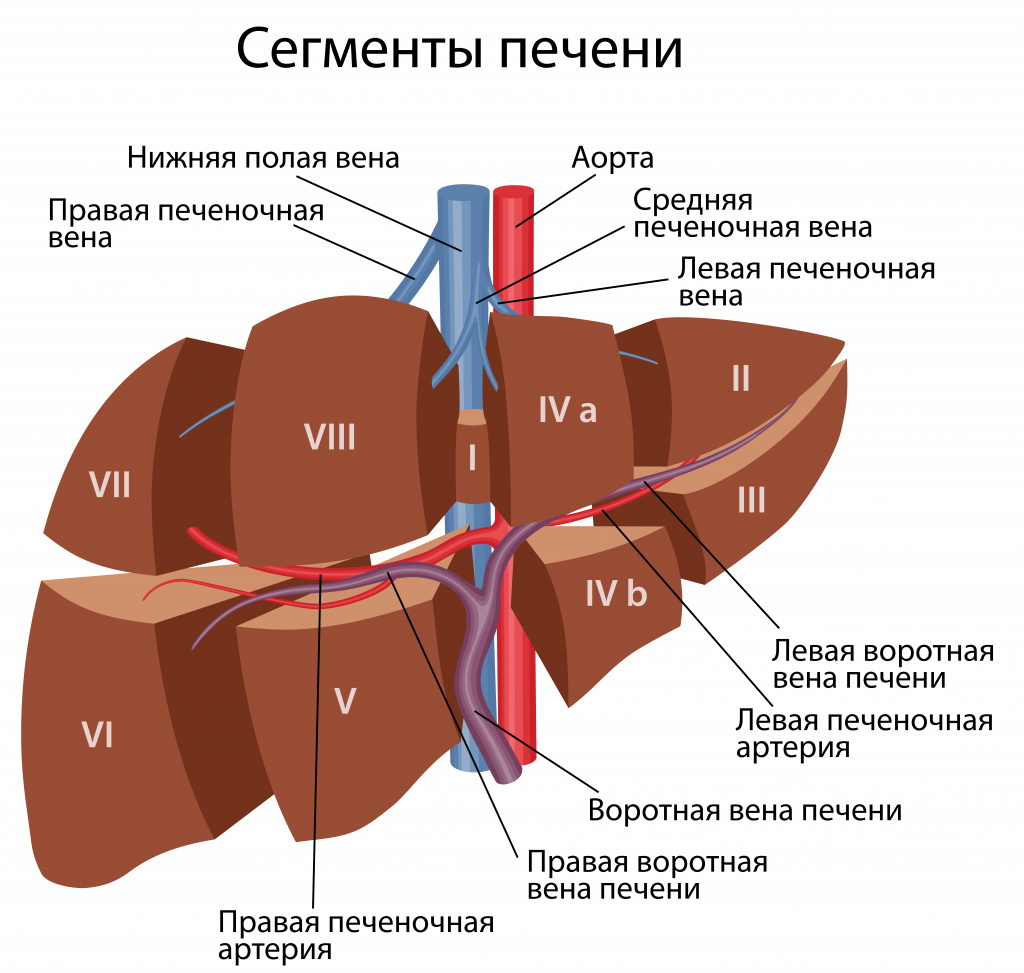
Что такое печень и зачем она нужна?
Печень – это крупный орган, расположенный с правой стороны тела под ребрами. Она состоит из левой и правой долей, или восьми менее крупных частей – сегментов, и выполняет множество функций, в том числе:
- фильтрует – очищает кровь от вредных и ядовитых веществ;
- хранит ее клетки;
- вырабатывает желчь – жидкость, необходимую для расщепления содержащихся в пище жиров и других веществ;
- регулирует количество сахара в крови;
- помогает телу бороться с инфекциями;
- образует и накапливает запас энергии;
- производит соединения, которые необходимы для регулирования свертываемости крови;
- участвует в обмене жиров, белков, углеводов, микроэлементов и витаминов.
Можно ли удалить печень?
Человеческое тело не может работать без этого жизненно важного органа. Удалять его полностью нельзя, а частично – можно. В ходе операции изымается пораженная область и небольшое количество окружающих ее тканей, а оставшиеся структуры в течение нескольких месяцев разрастаются до исходных размеров. На полное восстановление функций требуется значительно больше времени.
Подготовка к операции
Подготовка начинается задолго до процедуры. Она включает в себя обследование, необходимое для оценки состояния здоровья и вероятности восстановления после хирургического вмешательства:
- анализы крови, позволяющие выявлять серьезные нарушения и определять качество работы внутренних органов, включая почки и печень;
- ЭКГ, или электрокардиографию, которая дает возможность врачам убедиться в правильности функционирования сердца;
- рентгенографию грудной клетки;
- ангиографию – исследование сосудов;
- сердечно-легочный нагрузочный тест – проверка работы сердца и дыхательной системы во время физической активности;
- КТ – компьютерную, или МРТ – магнитно-резонансную томографию, для оценки размеров и точных границ новообразования, а также возможности его хирургического удаления;
- ЭХО-КГ, или эхокардиографию – безболезненное исследование сердца с помощью звуковых волн.
Кроме того, как минимум за неделю до операции рекомендуется следующая подготовка:
- Отказ от приема алкоголя, витамина Е, лечебных средств из трав и других пищевых добавок.
- Дыхательная гимнастика, увеличивающая объем легких.
- Физическая нагрузка, которая улучшает самочувствие, помогает переносить операцию и сокращает сроки восстановления. Желательно каждый день выполнять аэробные упражнения, ускоряющие сердцебиение – гулять, плавать или ездить на велосипеде.
- Переход на здоровое – разнообразное и сбалансированное питание, включающее в себя белок, фрукты и овощи, молочные и кисломолочные продукты.
- Отказ от курения для улучшения работы дыхательной системы, увеличения количества поступающего к тканям кислорода и уменьшения риска развития осложнений.
Принимать необходимо только назначенные лекарства, так как некоторые из них могут вызывать кровотечения и другие тяжелые побочные эффекты.
После полуночи в день проведения операции нельзя есть, в том числе леденцы и жевательную резинку.
Операции для лечения рака печени
Резекция, частичная гепатэктомия или удаление части органа, может проводиться несколькими способами.
Все они предполагают применение общей анестезии – введения препаратов, погружающих человека в похожее на глубокий сон состояние.
Пациентам с крупными или множественными опухолями может быть назначена классическая операция
– их изъятие через хирургический разрез. Для уточнения местоположения и границ новообразования используется ультразвуковой датчик, с помощью которого врач определяет, в каком именно месте необходимо разделить ткани печени. Кроме того, он может выявить дополнительные очаги заболевания, которые не удалось обнаружить во время предварительного обследования.
В зависимости от количества пораженных структур, проводятся сегментэктомия – удаление сегмента, лобэктомия – целой доли, или трисегментэктомия – до 80% органа.
Лапароскопические, или малоинвазивные операции, в ходе которых выполняется от 3 до 5 небольших разрезов, повреждающих минимальное количество тканей. В них вводятся специальные инструменты, в том числе лапароскоп – тонкая трубка с источником света и камерой на конце. Он выводит на экран изображение, на которое и ориентируется врач.
Такие вмешательства проводятся при маленьких размерах опухоли и ее удобном расположении, позволяющем докторам получать доступ и выполнять необходимые манипуляции, не нанося вредя здоровым тканям. Кроме того, они могут быть рекомендованы некоторым пациентам с колоректальным раком, у которых есть метастазы – дополнительные раковые новообразования в печени.
Именно этому методу, требующему особого мастерства хирурга, отдают предпочтение специалисты онкологического центра «Лапино-2». Лапароскопические операции сокращают кровопотерю и болевые ощущения у пациента, минимизируют время, необходимое на пребывание в клинике, и ускоряют восстановление.
В некоторых случаях опухоль может быть разрушена с помощью:
- Микроволновой абляции. Похожая на зонд антенна вводится в центр новообразования и создает электромагнитные волны, которые заставляют воду и другие молекулы вибрировать с высокой частотой – тысячи раз в секунду. Это создает трение и тепло, которое и уничтожает измененные клетки. Процедура может проводиться во время выполнения классических или лапароскопических операций.
- Криоабляции. В раковом очаге под контролем УЗИ размещается металлическая трубка, которая охлаждается до -190°С и убивает неправильные клетки.
- Радиочастотной абляции. С помощью КТ или УЗИ в опухоль водится электрод – игла, передающая электрический ток. Он нагревает новообразование, разрушает его и закупоривает мелкие кровеносные сосуды, сводя к минимуму риск развития кровотечения.
Такие процедуры могут быть частью классических или лапароскопических вмешательств. В части случаев расположенные близко к поверхности органа очаги удаляются хирургически, а глубокие – с использованием абляции.
Еще один метод лечения – это химиоэмболизация, или введение в питающий опухоль сосуд двух препаратов:
- химиотерапевтического, который разрушает раковые клетки,
- и эмболизирующего, состоящего из частиц, блокирующих приток крови к новообразованию.
Операции при метастазах рака в печень
Метастазы – это дополнительные опухоли, клетки которых оторвались от основного очага в другом органе, закрепились и размножились в печени. Как правило, в нее метастазируют рак кишечника, легких и желудка.
Если у пациента есть один или несколько мелких очагов, ему проводят резекцию. В прочих случая ему назначается таргетная или химиотерапия, абляция или другое лечение.

Как проходит операция по удалению части печени?
Подготовленный пациент поступает в операционную, где ему вводится общая анестезия – препараты, действие которых позволяет не чувствовать боли и погружает человека в состояние, похожее на глубокий сон.
К телу подключаются датчики, измеряющие все жизненно важные показатели – частоту сокращений сердца и дыхания, а также кровяное давление.
В горло вводится трубка, подключаемая к аппарату искусственного дыхания, а в мочевом пузыре размещается катетер – мягкая гибкая трубка, которая отводит мочу.
Затем на предварительно очищенной специальными средствами коже выполняется разрез – один крупный или несколько маленьких.
Хирург проводит все необходимые манипуляции и вставляет в рану дренажи – отводящие образующуюся после операции жидкость трубки. После чего она закрывается скобками или швами – обычными, которые необходимо снимать через 10 дней, или саморассасывающимися.
После окончания процедуры пациент поступает в палату, где за его состоянием наблюдает медицинский персонал.
Где делают операции при раке печени?
Подобные операции – сложные вмешательства, которые выполняются только в специализированных клиниках. Их успех в немалой степени зависит от мастерства врача, поскольку любое повреждение печени может привести к развитию тяжелых кровотечений.
В онкологическом центре «Лапино-2» их проводят только настоящие профессионалы своего дела – врачи с большим опытом в области борьбы с раковыми заболеваниями.
Мы полностью обследуем пациента, убеждаемся в том, что польза от процедуры перевешивает возможные риски, и только после этого назначаем лечение.
Наши доктора владеют всеми современными методиками, но отдают предпочтение лапароскопическим, или малоинвазивным операциям, которые сокращают кровопотери, болевые ощущения и время пребывания в клинике.
Восстановление после операции при раке печени
После окончания вмешательства пациент поступает в палату, где врачи и медицинский персонал тщательно следят за его состоянием.
Когда человек приходит в себя, он может обнаружить введенные в тело:
- капельницы для переливания крови и жидкостей;
- дренажи – тонкие трубки для отвода крови, желчи и других жидкостей в животе;
- катетер в мочеиспускательном канале, необходимый для измерения количества выделяемой мочи;
- проходящая в желудок трубка в носу для оттока желчи и предотвращения тошноты;
- катетер в спине, через который доставляются обезболивающие препараты.
Рана закрывается повязкой, а в прооперированной области на протяжении недели остаются отводящие жидкость дренажи. Швы снимаются через 10 дней или рассасываются самостоятельно. В большинстве случаев в течение примерно 7 дней требуется прием обезболивающих средств.
Как только человек приходит в себя, ему предлагается питье. Самостоятельное питание обычно возможно уже на следующий день.
Через 12 часов после операции можно сидеть, через сутки – вставать и перемещаться в палате, а через несколько дней – ходить по коридору клиники. Чем раньше пациент начинает двигаться, тем лучше – ходьба ускоряет восстановление и уменьшает вероятность образования тромбов, которые закупоривают сосуды.
Продолжительность пребывания в лечебном учреждении зависит от типа проведенной операции. Срок госпитализации составляет от 5 до 10 дней.
Как правило, в течение нескольких недель, а иногда и месяцев, чувствуется сильная усталость. Побороть ее и снизить риск осложнений можно с помощью несложных мер и принципов, которых необходимо придерживаться ежедневно:
- меньше сидеть;
- выполнять упражнения для легких для предотвращения их воспаления;
- не поднимать ничего тяжелее 2кг в течение как минимум 8 недель;
- каждый день увеличивать количество проводимого в движении времени;
- по согласованию с врачом гулять на улице. Не перегружаться, но не лениться и не пропускать моцион.

Риски и осложнения после операции на печени при раке
Любая хирургическая операция – сложное вмешательство, результаты которого в немалой степени зависят от мастерства хирурга. Даже если она проводится опытным специалистом, у части пациентов могут развиться осложнения, которые затрудняют выздоровление:
- Инфицирование, признаки которого выглядят как покраснение и воспаление раны, повышенная температура, кашель или одышка – ощущение нехватки воздуха.
- Любое повреждение печени может вызвать кровотечение, поскольку через нее проходит большое количество крови. Кроме того, именно данный орган вырабатывает вещества, которые помогают ей сворачиваться.
- Еще одна возможная проблема – это нарушение работы почек. Со временем они восстанавливаются, но в некоторых случаях им требуется поддержка – диализ. В ходе этой процедуры их функцию выполняет специальный аппарат, который выводит из организма лишнюю жидкость и продукты жизнедеятельности.
- Риск подтекания желчи – жидкости, которая расщепляет жир и помогает переваривать пищу. Это вещество производится печенью, через протоки поступает в желчный пузырь, где хранится и откуда выделяется в необходимом количестве в кишечник. Желчь может попасть из протоков на рану и вызвать боль, недомогание и высокую температуру.
- Асцит, или скопление жидкости в брюшной полости. Развивается по разным причинам, в том числе из-за повышения давления в воротной вене – основном сосуде печени. Врачи уменьшают ее количество с помощью препаратов или введения специальной дренажной трубки.
- Тромбоз – образование сгустков в сосудах. Он возникает из-за отсутствия движения и нарушает нормальную циркуляцию крови в организме. Тромб может оторваться, попасть в легкие и вызвать боль в груди, нарушение дыхания, кашель с кровью или головокружение. Для предотвращения этого осложнения пациенты носят специальные компрессионные чулки, получают разжижающие кровь лекарства и как можно раньше начинают двигаться.
Когда обращаться к врачу?
Обращаться за медицинской помощью необходимо при появлении:
- одышки – нехватки воздуха;
- температуры 38°С и выше;
- озноба;
- покраснении и отеках раны;
- усиливающейся боли;
- тошноте или рвоте;
- диарее;
- запоров, которые не удается устранить в течение 2 дней;
- похожих на гной – густых, желтоватых или с неприятным запахом выделений из раны;
- слабости, которая не позволяет заниматься домашними делами, выходить из дома и получать физическую нагрузку;
- желтухи – пожелтении кожи, слизистых оболочек и белков глаз.








